殷浩医生的科普号
- 精选 糖尿病肾移植后胰岛移植病人的案例分享(下)
胰岛移植手术后,餐前胰岛素针还是继续打。但是二天后,就减量了(原来术前一天是45个单位),现在每天20个单位。一切都非常之好,效果即刻显现出来。张主任跟我说,等你出院后。好好调整饮食,效果会更好。此时的我,还是将信将疑,带着一点点的紧张于2018.2.2.出院了。按照张主任的要求,每天按时测血糖、适当的锻炼、每天晚上与张主任的微信群汇报一天的饮食、血糖数据。根据我的数据,他会对我进行打针量的调整。经过一个多月的调整、调理,于2018.3.20.完全停用了"胰岛素针的依赖。也就是说,困扰我10多年的"糖尿病"帽子摘了!奇迹,奇迹,奇迹!!!在我身上显灵了。。。所以我说,我得了糖尿病是不幸的,但我遇上了好时代,大数据下的医疗水平如此的高科技。当然没有这些捐献者、医务工作者的医者仁心,也是万万不可能的,所以我又是幸运的。。。。。。感谢恩人们!!!肾移植手术之今已10月有余、胰岛移植手术之今已5月有余,一切身体生命体征指标都非常好。附图,手术前后测量的血糖数据。 胰岛移植群根据黄老师分享的内容整理2018.7.7
殷浩 副主任医师 上海长征医院 器官移植中心3044人已读 - 精选 抗排异药有哪些副作用,对身体损伤大吗?
抗排异药物对身体的副作用是免疫抑制,容易引起感染,极少数患者会出现白细胞减少、肝肾功能损伤、高血压等。目前主要的抗排异药如他克莫司、骁悉等,在临床已使用数十年,积累了大量经验。而长期高血糖对肝、肾、心脑血管等器官的损害、以及酮症酸中毒、低血糖危及生命等,远比抗排异药物的副作用严重。
殷浩 副主任医师 上海长征医院 器官移植中心1.8万人已读 - 精选 胰岛移植手术会出现哪些风险?
胰岛细胞移植术后罕有严重并发症,一般仅有轻微的恶心、呕吐等胃肠道反应;极少数情况会出现如:穿刺出血、肝功能异常、感染等。我们在术后会严密观察,即使出现以上情况,经过积极处理,很快就能好转,不会发生严重并发症。
殷浩 副主任医师 上海长征医院 器官移植中心2548人已读 - 精选 尿毒症病人透析与移植哪个好?
肾病病人到了尿毒症期,有效的治疗方法只有两种:透析治疗和肾脏移植。但对病人来说,不能简单地说透析好还是移植好。透析治疗病人需要终身腹透或者血透,对病人的生活造成较大的痛苦,生活质量较差,而且会出现各种并发症,如腹膜透析易产生腹膜炎、腹痛、氨基酸、蛋白质、维生素等的丢失等;血透会产生头痛、恶心、血压升高或下降、心血管并发症,如心力衰竭、心包炎、以及骨营养不良、贫血、透析性脑病等。相对而言,如果肾移植成功,病人可免于长期透析带来的痛苦,生活质量明显提高,有的可以正常工作,甚至结婚生育等。而且从长远来说,成功的肾移植经济费用要低于透析的费用。但肾移植亦有其并发症,如感染、肝脏损害、排斥反应、心脑血管并发症。这些并发症有是可以危及病人生命,有的可导致肾移植失败。所以说移植和透析各有其优据点,不能简单的说哪一种方法好。一般认为,成功的肾脏移植,病人的生活质量是明显优于透析病人,而长期的经济费用也低于透析治疗。为了等待肾移植,大部分病人需先透析一段时间,肾移植后就不需要再透析了,当然如果移植失败就需要再回到透析治疗,二者还有互相补充的作用。本文系张明医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
张明 主任医师 上海交通大学医学院附属仁济医院(东院) 肾移植8132人已读 - 精选 为什么要肾移植?
从生活质量上考虑无需没三次血液透析,只需按时服药、定期检查,早期每周一次,以后慢慢延长,半月一次、一月一次,长期病人可三月一次随访化验。大部分病人可恢复工作能。性功能改善。从经济方面考虑血液透析:透析若按每月10次计算约需5-6千元,加上必须用的促红素等药物,每月约需0.8-1万元,每年至少约10-12万元。出现合并症时费用将增加。肾脏移植:术后第一年的费用与血液透析的相比,费用相当或略低,其中主要费用为免疫抑制剂和各种检查的费用,术后第二年起费用明显减少。若术后出现排斥反应或特殊合并症时费用将增加。从总体相比,肾移植的费用要远远低于血液透析的费用,这一点上,国内外的统计结果相一致。所以只要能承受血液透析费用就能承受肾移植的费用,而且若计算长期的费用,肾移植更能节省医疗费用。从治疗效果方面考虑无论腹膜透析还是血液透析终究是不充分的,这使得大部分慢性尿毒症病人死于心脑血管并发症;肾移植术后,在有良好肾功能的前提下能完全替代因慢性肾病衰竭的肾脏功能,这使得肾移植病人预期寿命明显延长。
邵琨 副主任医师 上海瑞金医院 泌尿外科7891人已读 - 精选 胰岛细胞移植是个大手术吗?手术是怎么做的?
胰岛细胞移植仅是个微创的手术:1.其主要的核心部分是在实验室内将整个胰腺经过处理得到5-8ml的胰岛细胞;2.然后在彩超及DSA引导下,穿刺至肝脏门静脉,将分离出来的胰岛细胞注射进去。胰岛细胞可以在肝窦内生长并分泌胰岛素。手术只会留下一个小针眼,第二天就可以下床和正常人一样活动了。
殷浩 副主任医师 上海长征医院 器官移植中心6089人已读 - 精选 肾移植以后进行胰岛移植的优点有哪些?
首先,可以很好地控制血糖,最大限度地降低高血糖对血管、眼睛、神经的损伤,并起到保护移植肾的作用,避免再次进行肾移植的风险;其次,肾移植术后已在口服抗排异药物,术后无需进行额外的治疗。因此,尤其对肾移植后患者有很大利处,而无弊端。
殷浩 副主任医师 上海长征医院 器官移植中心1505人已读 - 精选 糖尿病肾病患者,肾移植以后为什么要做胰岛移植?
糖尿病肾病患者在进行肾移植以后,移植的肾脏可以代替原来已经衰竭的肾脏发挥正常的肾功能。但是造成既往肾脏衰竭的原因---糖尿病依然存在,如果血糖不能得到很好的控制,根据国内外众多研究显示:术后5-7年50%以上的移植肾将再次衰竭,并且并发症发生率、死亡率均是非糖尿病患者的2倍以上。
殷浩 副主任医师 上海长征医院 器官移植中心2223人已读 - 精选 胰岛移植的来源有哪些,异种胰岛移植技术成熟吗?
胰岛移植分为异体移植和异种移植,异体移植是指从器官捐献者的胰腺中分离胰岛细胞,再以微创手术植入患者体内,此技术已在国外广泛开展十余年,技术已比较成熟。 而异种移植是指从用其他动物的胰岛组织代替人的胰岛,主要是将猪的胰岛植入患者体内,国内外异种移植技术尚未成熟应用于临床治疗。
殷浩 副主任医师 上海长征医院 器官移植中心2336人已读 - 学术前沿 体检发现胰腺良性肿瘤怎么办?
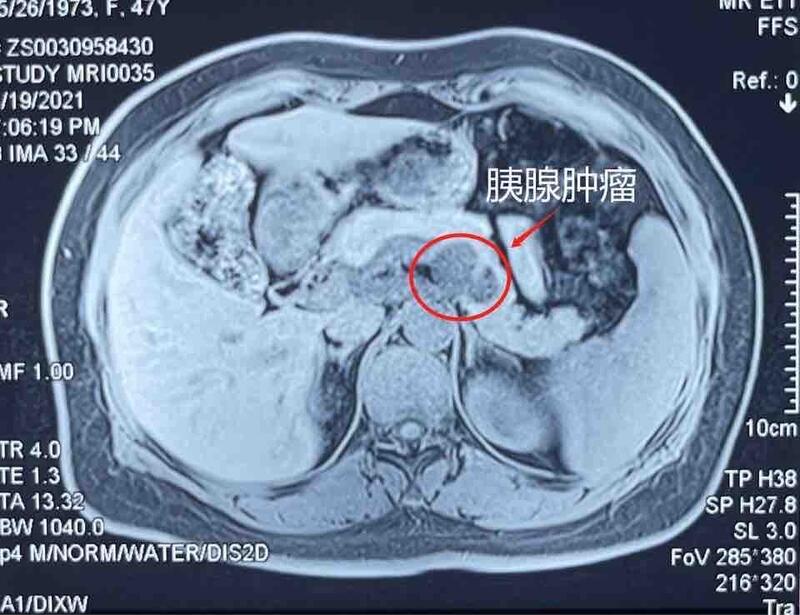
“长征医院成功开展亚洲首例机器人胰体尾切除联合自体胰岛细胞移植术” 徐女士罹患胰腺良性肿瘤已达4公分,辗转多家医院,均被告知手术需将胰腺与脾脏一并切除,还需终身注射胰岛素,一系列难以接受的“坎”,让徐女士倍感煎熬。今年8月,海军军医大学第二附属医院(上海长征医院)成功为其实施了亚洲首例机器人保脾胰体尾切除联合自体胰岛细胞移植术。医生仅用2个多小时,不仅保留了患者的脾脏,还最大程度保留了胰岛功能。“我现在感觉很好,长征医院的这项技术给了我新的生命。”徐女士高兴地说。 48岁的徐女士,2年前在体检时发现胰腺体尾部囊性肿瘤,直径约2公分,虽然当时诊断结果为良性,但徐女士心里始终觉得有个“定时炸弹”,在此后的定期复查中,肿瘤呈逐步增大趋势,今年5月MRI检查发现肿瘤已增至4公分,辗转多家医院,医生均告知她肿瘤有恶变可能,建议手术,但需将胰腺与脾脏一并切除。手术的后遗症是患者将终身注射胰岛素、免疫功能受损。这令徐女士对未来的生活质量深感担忧。抱着最后的希望,徐女士慕名来到上海长征医院器官移植科主任、全军器官移植研究所所长殷浩教授的门诊就诊。 图1. 患者胰腺体尾部的肿瘤 胰腺解剖位置深,临近重要脏器,有丰富的血管包绕,术中出血风险大,是胰腺外科难度最高的手术部位。据殷浩主任介绍,对于胰体尾良性肿瘤而言,常规的胰腺手术方式,虽然可以切除肿瘤,避免肿瘤恶变的可能;但也因正常的胰岛细胞被同时切除,大概率将导致患者调控血糖和分泌胰岛素的功能丧失,需终身注射胰岛素,同时未来还会面临一系列糖尿病并发症的风险。 而传统的观点多主张对胰体尾病变,行胰体尾联合脾脏切除。但联合脾脏切除术后存在严重感染、左上腹膈下脓肿、血栓形成和免疫力低下等风险。而另一个原因是胰尾紧靠脾脏,更为困难的是脾静脉血管壁薄,在胰腺内或后侧走行,有多条分支通向胰腺,手术稍有不慎,将损伤脾静脉,导致大出血、保脾失败。传统的手术让医生很难仅仅依靠双手或者是传统腹腔镜的长杆器械,完成一系列的精准操作,“操作的范围、视野、角度都会受到限制,无论是对脏器还是血管造成损伤,都可能是致命的。” 在殷浩主任的率领下,团队对徐女士的病情又进行了一次治疗方案商定,并决定实施机器人辅助下保脾胰体尾切除术。运用机器人可以540°旋转的灵活、稳定的“手臂”和3D高清“视野”,实现对传统操作中局限的突破,从而提高手术质量、减少出血和损伤。因而在以复杂著称的胰腺手术中更能发挥巨大的优势,结合术者熟练的操作能力,能够大大提高该手术的安全性。 手术中,殷浩主任在操作台进行控制,让机器人手臂灵动运作。首先游离出脾脏的动静脉血管并将其悬吊,而后又完成了一系列的分离、解剖、缝合、吻合,进而完整切除了胰体尾部,整个手术过程仅耗时2个多小时。随后,将切除胰腺组织中的正常胰岛细胞提取,经B超引导微创回输到患者体内,这样可以完整保留胰岛功能,避免术后严重糖尿病带来的不便和痛苦。患者术后恢复良好,4天即可下地行动,10天出院。 图2. 殷浩主任团队正在进行机器人手术 上海长征医院器官移植科自2016年以来,已成功完成胰岛移植100余例,手术例数及疗效均位居全国第一。首创了国际新型胰岛分离技术,并建立了“长征胰岛移植方案”,使胰岛移植成功率由50%提高到90%,最长一例患者已完全脱离胰岛素近5年。先后开展了亚洲首例腹腔镜下胰腺良性肿瘤切除联合自体胰岛移植、亚洲首例机器人辅助慢性胰腺炎全胰腺切除联合自体胰岛移植,上海首例DCD儿童胰岛移植、上海首例DCD胰岛联合肾移植术等先进术式,为众多胰腺良性肿瘤、反复慢性胰腺炎以及严重糖尿病患者带去了治愈的希望。
 殷浩 副主任医师 上海长征医院 器官移植中心926人已读
殷浩 副主任医师 上海长征医院 器官移植中心926人已读





